Самое актуальное и обсуждаемое
Популярное
Полезные советы

Важно знать!
195 лучших картин в технике гуашь, описание, свойства, история краски
Этапы рисования
Простым серым грифелем в левой нижней угловой области холста создается эскиз берега, на котором подчеркиваются линии компактного моста. Чуть выше в правой части листа формируется контуры...
Читать далее
26 крутых идей подарка мальчику на 4 года
15 крутых идей: что сделать из покрышек на даче своими руками
176 идей что подарить мужчине на 45 лет
9 идей съедобных букетов, чтобы сделать своими руками
150+ идей что можно подарить мальчику 14 лет на день рождения
24 варианта берета вязаных крючком со схемами, описанием и видео мк
27 хороших идей подарка для дедушки своими руками от внуков
30 способов сделать антистресс своими руками
10 лучших схем, как сделать лягушку из бумаги
Рекомендуем
Лучшее

Важно знать!
441 идея что подарить маме на день рождения с примерами и советами
Бюджетные варианты подарков – по карману как сыну, так и дочери школьного возраста
Не нужно думать, что презент на юбилей любимой мамочки непременно должен быть дорогим. Вполне можно сделать бюджетный...
Читать далее
33+ вида рукоделия, современные, классические и необычные новые варианты народного творчества своими руками
150+ идей что можно подарить мужчине 50 лет на день рождения
10 идей, что и как сделать из старых автомобильных дисков самостоятельно
99+ идей что подарить подруге на день рождения, примеры и поздравления
15 рецептов соленого теста для лепки (ингредиенты, сушка, покраска, лакирование)
12 моделей гетр крючком
20 необычных применений старых носков
10 интересных идей для мастериц: что можно сшить на швейной машинке?
85 идей поделок из рулонов туалетной бумаги
Новое
Обсуждаемое

Важно знать!
192+ идеи что подарить ребенку (в примерах) и ещё варианты
Деткам от 7 до 11
Выбрать подарки от класса ученикам начальной школы, пожалуй, легче, чем остальным, потому что их больше интересуют игры, которые можно потрогать, или вещи, которые можно смастерить своими...
Читать далее
9 простых схем лягушек-оригами
573 идеи что подарить женщине на 60 лет
127 идей, что подарить ребёнку на 1 сентября
3д открытки своими руками: схемы и видео-подборка
60 идей достойных подарков папе на день рождения
5 способов отбелить бельё, посеревшее после стирки
147+ идей что подарить на рождение ребенка (в примерах) и ещё варианты
282 лучших портрета в искусстве: от классики жанра до современных художников
140 фото качелей для дачи своими руками избранное
Популярное
Актуальное

Важно знать!
9 идей для креатива из винных пробок
Винтовая крышка
Т.е. строго говоря, не пробка вовсе, поскольку не вставляется внутрь, а навинчивается сверху.
Плюсы
Цена. Это понятно. Но и с точки зрения работы на развитие или сохранение вина –...
Читать далее
111 идей, что подарить парню на 35 лет
10 лучших идей подарков, чтобы удивить папу в день отца
3 техники росписи керамики акриловыми красками: шаблоны и мастер-классы
398 идей что подарить мальчику на 13 лет
11 лучших гаджетов для кухни на все случаи жизни
45 простых модных свитеров 2020, схемы вязания
8 моделей шапки «бриошь» спицами
60 вариантов вязания простых и красивых ажурных узоров
7 способов создания загрузочной флешки для ос windows и linux
Обновления
 8 идей, как сделать ловец снов своими руками (фото)
8 идей, как сделать ловец снов своими руками (фото)
Значения цветов
Чтобы сплести эксклюзивный ловец снов своими руками, вам потребуется подробная инструкция,...
 80 крутых вещей сделанные своими руками
80 крутых вещей сделанные своими руками
Оригинальные магниты в подарок
Старому компакт-диску дарят вторую жизнь. Из него делают магнит для холодильника....
 25 горячих штук с aliexpress для кухни, дома и ремонта
25 горячих штук с aliexpress для кухни, дома и ремонта
Поделки для телефонов
Мобильные телефоны, планшеты, ноутбуки и прочая электроника давно стала неотъемлемой...
 150+ идей что можно подарить девочке на 4 года на день рождения
150+ идей что можно подарить девочке на 4 года на день рождения
Что подарить девочке на 4 года на день рождения?
Ассортимент детских магазинов настолько разнообразен,...
 37 тату череп: значение мистического символа для мужчин и женщин
37 тату череп: значение мистического символа для мужчин и женщин
Отличная Работа!
Если вы хотите продолжить рисование, тогда пройдите по следующим ссылкам:
Рисование...
 40 лучших идей, что подарить ребенку-мальчику на 3 года на день рождения
40 лучших идей, что подарить ребенку-мальчику на 3 года на день рождения
Что подарить мальчику 3-х лет для развития двигательной активности
Мальчишки в этом возрасте, чаще всего,...
 15 лучших средств для химчистки салона авто
15 лучших средств для химчистки салона авто
Как проводится сухая обработка
Сухая химчистка кожаного салона автомобиля предполагает применение чистящих...
 3д поделки из бумаги: животные, дома, цветы, оригами и предметы
3д поделки из бумаги: животные, дома, цветы, оригами и предметы
Несложные объемные поделки из бумаги для детей: чем удивить ребенка
Холодные зимние вечера поможет скоротать...
 399 идей что подарить мужчине на 55 лет
399 идей что подарить мужчине на 55 лет
По увлечениям
Если юбиляр курит – подарите ему сигары. Любит рыбалку – презентуйте удочки,...
 20 необычных мастер-классов для творчества с детьми: от поделок из бумаги до съемок собственного мультфильма
20 необычных мастер-классов для творчества с детьми: от поделок из бумаги до съемок собственного мультфильма
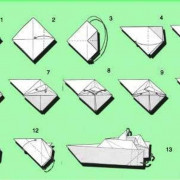
Корабли
Еще одной хорошей темой поделок для мальчиков всегда остается морская романтика. Парусники и...
 150+ идей что можно подарить парню 25 лет на день рождения
150+ идей что можно подарить парню 25 лет на день рождения
Стиль и мода — 20 подарков от лучшей подруги
Лучшая подруга больше всех осведомлена о желаниях именинницы....
 5 удобных онлайн-сервисов для создания афиш, плакатов и постеров
5 удобных онлайн-сервисов для создания афиш, плакатов и постеров
Полезные советы
Но плакаты не только рекламные, но и информативные и веселые. Теперь я хотел бы поговорить...